- Vertebrologie
- Gastroenterologie
- Hepatologie
- Ginecologie
- Dermatologie
- Acupunctura
- Cardiologie
- Laborator
- Tratament cu laser
- Diagnosticarea radiațiilor
- Mamalogie
- Neurologie
- Neurochirurgie
- Chirurgie generala
- Oncodermatologie
- Ortopedie
- Ortopedia pentru copii si maturi
- Otorinolaringologie(ORL)
- Pediatrie
- Chirurgia plastică
- Policlinică
- Proctologie
- Psihologie și logopedie
- Psihoterapie
- Pneumologie
- Reumatologie
- Medicina reproductivă
- Chirurgie vasculară
- Stomatologie
- Terapie
- Traumotologie
- Uroandrologie
- Urologie
- Fizioterapie
- Litotriția extracorporală
- Endocrinologie
Terapia – tratamentul cariei dentare și a complicațiilor ei, restaurarea dinților.
Stomatologia terapeutică – un compartiment al stomatologiei care se ocupă cu profilaxia, diagnosticul și tratamentul afecțiunilor dentare carioase cu complicațiile sale (pulpita, periodontita apicală, etc.), afecțiunilor necarioase (floroza, hipoplaziile, defectele cuneiforme, eroziunea și necroza țesuturilor dure dentare), afecțiunilor dentare traumatice, precum și a afecțiunilor parodontale și a mucoasei cavității bucale.
Caria dentară – o maladie a dinților în care are loc demineralizarea și distrucția treptată a țesuturilor dintelui viu cu formarea cavității, ca urmare a acțiunii acizilor poroduși de către bacterii ce fermentează resturile alimentare de pe suprafața dintelui.
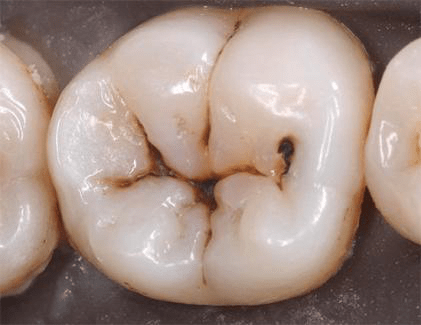
Condițiile de apariție și de dezvoltare a cariei dentare:
- Receptivitatea la carie a suprafeței dentare;
- Bacteriile cariesogene;
- Prezența glucidelor pe suprafețele dentare;
- Timpul.
Receptivitatea la carie a suprafeței dentare depinde de următorii factori:
- Suprafața anatomică a dintelui: în fisuri și spațiile interdentare sunt condiții favorabile pentru fixarea tartrului dentar;
- Concentrația fluorului în smalțul dentar: fluorapatita formată astfel este mai rezistentă la acțiunea acizilor;
- Igiena cavității bucale: detartrajul efectuat la timp oprește evoluția cariei;
- Dieta: alimentele moi și bogate în glucide favorizează formarea tartrului dentar. Cantitatea vitaminelor și microelementelor influențează starea generală a organismului și a salivei mai ales;
- Cantitatea și calitatea salivei: cantitatea mică a salivei vîscoase favorizează aderența bacteriilor la ”peliculă” și formarea tartrului dentar. La fel o mare importanță au proprietățile ”tampon” ale salivei (de a neutraliza acizii), cantitatea imunoglobulinelor și a altor factori de apărare prezenți în salivă;
- Factorul genetic;
- Starea generală a organismului.
- Proprietățile smalțului;
- Posibilitatea remineralizării smalțului în cazul leziunilor minimale.
Cariorezistența smalțului depide de calitatea și starea funcțională a pulpei dintelui, care controlează starea smalțului dintelui viu. Printre mulțimea caracteristicilor structurii smalțului care influențează cariorezistența, se evidențiază cel mai mult calitatea mineralizării.
Semnele cariei:
- Modificarea culorii naturale a dintelui (apariția petelor cretoase, înnegrirea);
- Formarea cavității în țesuturile dentare;
- Sensibilitatea sporită a dintelui la fierbinte, rece, dulce;
- Dureri la masticație;
- Mirosul urît din cavitatea bucală;
- Dureri care apar fără oarecare motiv.
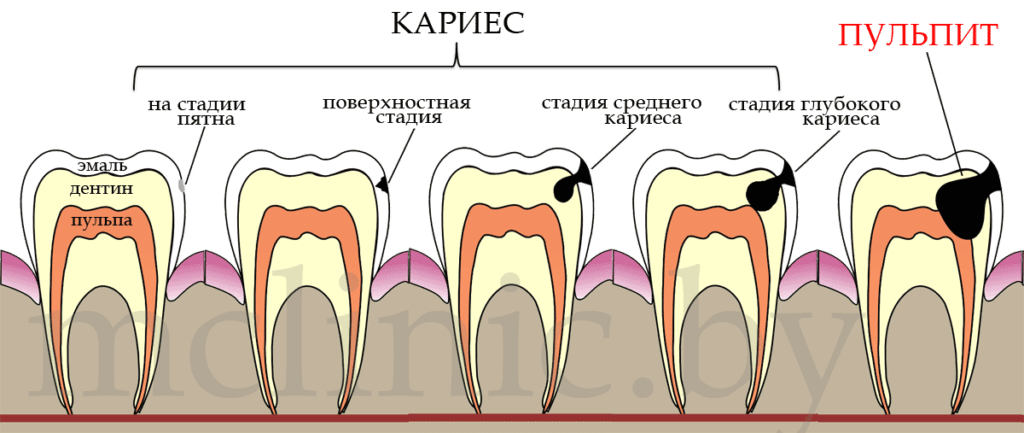
Evoluția cariei dentare are loc trepat, cu cît leziunile sunt mai profunde, cu atît prognosticul este mai rezervat. Este foarte important de identificat și de tratat caria dentară în stadiile inițiale, nu trebuie de aștepat apariția durerii (ceea ce și aduce pacientul la stomatolog), dar aceasta este posibil doar vizitînd regulat stomatologul (cel puțin de 2 ori pe an). Netratarea la timp a cariei dentare poate duce la complicații (pulpită, periodontită apicală), în astfel de cazuri tratamentul este mai complicat și mai îndelungat și necesită mai multe vizite și cheltuieli. Dar mai important este faptul că tratînd complicațiile cariei dentare se înlătură pulpa dintelui, acest dinte devine un ”dinte mort”.
Diagnosticul de carie dentară îl stabilește medicul stomatolog. Pentru aceasta posibil să fie necesară radioviziografia dintelui. Tratamentul cariei dentare constă în îndepărtarea tuturor țesuturilor lezate (cu ajutorul indicatoarelor de carie) sub anestezie locală, prelucrarea medicamentoasă a cavității formate și restaurarea dintelui.
Profilaxia cariei dentare:
- Alimentația corectă: în rația alimentară trebuie să predomine legumele și fructele proaspete, trebuie de redus consumul dulciurilor și făinoaselor;
- Periajul dentar trebuie de făcut minim cîte 2 minute dimineața și seara cu periuța și pasta corect aleasă;
- Detartrajul la timp;
- Consultația stomatologului cu scop profilactic minim de 2 ori pe an.
Pulpita – inflamația țesuturilor interioare ale dintelui (pulpei dentare). Pulpa dentară – un țesut moale care conține artere, vene, nervi, vase limfatice, care asigură alimentația țesuturilor dure dentare. Pulpa se află în camera pulpară a coroanei dintelui (porțiunii dintelui care se află supragingival) și în canalele radiculare; este înconjurată de dentină. Pulpa dentară conține o mulțime de celule nervoase, din această cauză durerea dentară este una din cele mai mari.
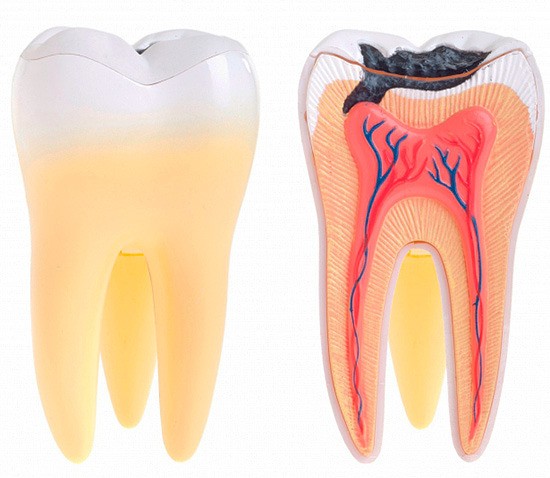
De ce în pulpită apare o durere atît de mare?
Din cauza că reacția de inflamație are faza edemului, în timpul măririi în volum a pulpei are loc comprimarea celulelor nervoase cu apariția durerii insuportabile. În formele acute ale pulpitei pulpa este acoperită cu un strat subțire de țesuturi cariate, iar în formele cronice, cînd durerea nu este atît de mare, mai frecvent fundul cavității carioase comunică cu camera pulpară. În așa cazuri durerea este sîcîitoare și se intensifică atunci cînd în cavitate nimeresc unii excitanți (dulce, fierbinte), sau cînd cavitatea se umple cu resturi alimentare.
În rezultatul edemului și comprimării pachetului vasculo-nervos are loc necroza treptată a ”nervului”.
Cauzele principale ale pulpitelor:
- Pătrunderea bacteriilor din cavitatea carioasă profundă;
- Leziunea traumatică a dintelui, dereglarea circulației sangvine, leziunea nervului;
- Acțiunea bacteriilor prin crăpăturile dintelui;
- Bolile parodontale.
Pulpita poate avea evolua în cîteva moduri: acută, cronică și în acutizare. Mai frecvent la început apare pulpita acută, iar apoi cea cronică. În oarecare moment forma cronică trece în faza de acutizare. Dar această schemă nu e valabilă pentru toate cazurile: uneori dureri acute pot lipsi și pulpita încet trece în faza cronică. Multeori lipsesc și acutizările și pulpita treptat se complică cu o altă patologie, mai dificilă de tratat – periodontită apicală.
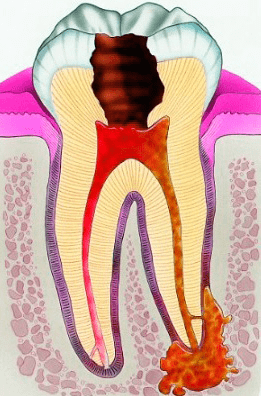
Pulpita acută poate fi de focar sau difuză. În ambele cazuri durerea apare nu doar în prezența excitanților (dulce, rece etc.), dar și în absența lor. Sunt caracteristice durerile violente nocturne cu mici intervale indolore.
Pulpita acută difuză se deosebește de cea de focar prin răspîndirea durerii pe traiectul ramurilor nervului trigemen: durerea poate iradia în tîmplă, ureche, sub ochi, ceafă etc. În astfel de cazuri pacientul nu poate indica dintele cauză și este necesar de efectuat probe diagnostice suplimentare. În pulpita de focar durerea se localizează într-un anumit dinte pe care de obicei pacientul îl poate indica.
Pulpitele cronice se manifestă de obicei prin dureri sîcîitoare și sensibilitate mai mică de la excitanți (mai ales la fierbinte). Durerile pot fi de durabilitate diferită, se pot repeta la cîteva luni cu regularitate diferită.
De regulă, anumite mecanisme declanșatoare (stress, suprarăcire, gripa etc.) duc la scăderea funcției de apărare a organismului cu apariția fazei de acutizare a pulpitei cronice, cînd toată istoria cu durerile acute se repetă din nou, provocînd suferințe noi.
Complicațiile pulpitei apar în rezultatul răbdării îndelungate a durerii și administrării îndelungate a medicamentelor antidolore. Cel mai frecvent după pulpită se dezvoltă periodontita apicală acută sau cronică – inflamația țesuturilor în jurul rădăcinei.
În periodontita apicală acută, în majoritatea cazurilor, apar dureri violente pulsatile, încît nu este posibilă atingerea de dinte. Uneori apare febra și apare senzația de ”dinte crescut”. Dacă pacientul se adresează la medic în această fază, după deschiderea dintelui din canale se va elimina puroi cu miros urît.
În formele cronice ale periodontitei apicale cele mai neplăcute sunt formațiunile pe gingie – fistule. Acestea sunt niște canale care iau naștere din focarul de inflamație (vîrful rădăcinei), din care se elimină uneori puroi urît mirositor, micșorînd asfel pe un timp durerea.
Cele mai dificil de tratat și mai periculoase pentru sănătate sunt periodontitele apicale cu chisturi radiculare. Aceste sunt niște ”săculețe cu puroi” care atîrnă de vîrfurile rădăcinilor, pot fi de culoare roșie sau albăstrie. Aceste complicații pot duce la pierderea dintelui.
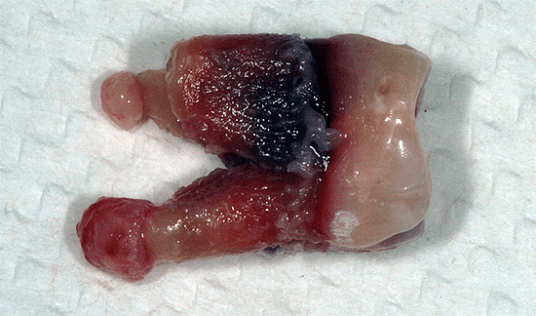
Complicațiile periodontitelor apicale pot fi periculoase pentru starea generală a sănătății, printre ele menționăm: periostita, osteomielita, abcesul, flegmonul, sepsisul. Tratamentul acestora necesită spitalizare în secția de chirurgie oro-maxilo-facială.
Diagnosticul îl stabilește stomatologul în baza examenului clinic și radiologic. Apoi se stabilește planul de tratament, care poate fi efectuat în cîteva vizite în dependență de diagnostic și situație. Tratamentul de bază este endodontic, adică după efectuarea anesteziei se deschide dintele, conținutul vanalelor radiculare se înlătură, apoi după prelucrarea instrumentală și medicamentoasă canalele se obturează ermetic pînă la vîrful rădăcinii. În periodontite apicale în canalele radiculare, pe o anumită perioadă, se aplică o pastă medicamentoasă pentru nimicirea infecției, care apoi se înlocuiește cu un material permanent.
După tratamentul endodontic dintele se restaurează sau se acoperă cu o coroană de înveliș (metaloceramică, oxid de zirconiu, ceramică integrală, etc.) în dependență de gradul de distrugere a dintelui.
Pentru a nu admite apariția pulpitei este necesar de tratat la timp caria dentară.
